
Antibiotika ur patientens perspektiv
Sammanfattning
Det här kunskapsstödet innehåller insikter om patienters och närståendes upplevelser, behov och utmaningar vid förebyggande, diagnos och behandling av infektioner. Syftet är att insikterna ska kunna bidra till personcentrerade lösningar och målgruppsanpassad kommunikation inom vården. Det kan i sin tur leda till säkrare vård, bättre hälsoutfall och i förlängningen även till minskad antibiotikaresistens. Dessa insikter kan också användas i sammanhang där patienters röster kan bidra till att främja beteendeförändringar i samhället i relation till antibiotikaresistens. Patienternas egna erfarenheter gör ämnet mer konkret och lättare för befolkningen i stort att relatera till.
I det här kunskapsstödet har vi kartlagt och analyserat en typisk patientresa för personer med riskfaktorer för svåra infektionsförlopp där antibiotika spelar en central roll. Meningen är att förstå patienters och anhörigas behov av kommunikation, stöd och delaktighet i vården, och därmed lägga en grund för möjliga insatser. De övergripande teman som framträtt i patientresan är upplevelser av.
- oro för sjukdomsförloppet och dess konsekvenser
- utsatthet i möten med vårdsystemet och genom utmaningar i vardagen
- ovisshet kring diagnos, medicinering, behandling och framtid
- egenmakt som en viktig resurs för att hantera sjukdomen
- sjukdomens påverkan på självbilden och livssituationen.
Dessa teman kan vara utgångspunkter för framtida insatser som syftar till att främja ett personcentrerat arbete mot antibiotikaresistens.
Vårt arbete visar att olika aktörer har varierande förutsättningar att stötta patienterna i deras upplevelser längs patientresan. Det handlar om aktörer från primärvård till specialistvård och patientorganisationer. Andra faktorer som i vissa fall kan försvåra situationen är bristande kommunikation eller upplevda otydliga ansvarsfördelningar mellan vårdnivåer. Resultatet visar också att det finns möjligheter för aktörerna att stärka samarbeten och bättre anpassa kommunikationen till patienten.
Vårt mål är att detta kunskapsstöd ska stödja ett arbetssätt som sätter patienten i centrum, i samverkan mellan aktörer. Kunskapsstödet ger också viktiga insikter som kan användas i det innovativa arbetet i Antibiotikasmart Sverige.
Summary
This report provides insights into the experiences, needs, and challenges of patients and their relatives in the prevention, diagnosis, and treatment of infections – insights that can contribute to person-centred solutions and tailored communication. This, in turn, can lead to safer care, better health outcomes, and ultimately a reduction in antibiotic resistance. These insights can also be used in contexts where patients’ voices can help promote behavioural change in society in relation to antibiotic resistance as patients’ own experiences make the issue more real and easier for the general population to relate to.
We have mapped and analysed a typical patient journey for individuals with risk factors for severe infection outcomes – where antibiotics play a central role – to understand the communication, support, and participation needs of patients and their relatives, thereby laying the foundation for possible interventions. The patient journey is a compilation of various event sequences where different themes emerged that can serve as a basis for this type of intervention.
The overarching themes that emerged from the patients’ and relatives’ narratives are experiences of:
- worry about the course of the disease and its consequences
- vulnerability in encounters with the healthcare system
- uncertainty regarding diagnosis, medication, treatment, and the future
- self-efficacy as an important resource for managing the disease
- the impact of the disease on self-image and life situation
These themes can serve as starting points for future interventions aimed at promoting a person-centred approach to antibiotic resistance.
Different stakeholders along the patient journey – from primary care to specialized care and patient organizations – have varying capacities to support patients through these emotions and experiences. Barriers, such as poor communication or perceived unclear division of responsibilities between care levels, can complicate the process. At the same time, there are opportunities to strengthen collaboration, improve communication, and adopt a more person-centred approach for individuals at higher risk of complications from infections.
Based on these insights into the patient journey, tailored communication tools about antibiotics and antibiotic resistance between healthcare providers and patients can be developed. These insights can also be used in contexts where patients’ voices can help promote behavioural change in society regarding antibiotic resistance – especially since patients’ own experiences make the topic more concrete and relatable.
Om publikationen
Det här kunskapsstödet presenterar de inledande stegen i ett arbete där olika aktörer tillsammans har utforskat vad ett patientperspektiv innebär i relation till antibiotikabehandling och antibiotikaresistens. Syftet med arbetet är att samla insikter om patienters upplevelser av vården som relaterar till infektion och antibiotikabehandling. Detta för att kunna ta fram insatser som bidrar till mer personcentrerad vård och i förlängningen att antibiotikan fortsätter fungera och räddar liv.
Kunskapsstödet bygger på dialog och samverkan med representanter från patientorganisationer, apotek, vårdgivare och experter inom antibiotika och infektioner. Vi presenterar insikter om patienters upplevelser, behov och utmaningar under en typisk patientresa som inkluderar antibiotikabehandling och möjlig risk för antibiotikaresistens. Kunskapsstödet baseras på litteratur på området, intervjuer och en workshop som genomfördes tillsammans med vårdgivare och representanter för patientföreningar och apotek.
Målgrupp för publikationen är aktörer som kan bidra till mer personcentrerade lösningar och mer målgruppsanpassad kommunikation om infektioner och antibiotika såsom vårdgivare, apotekspersonal och patientföreningar.
Kunskapsstödet har tagits fram av utredare på enheterna för antibiotika och vårdhygien samt enheten för vaccinationer på Folkhälsomyndigheten inom ramen för Antibiotikasmart Sverige.
Folkhälsomyndigheten
Erik Sturegård,
Tillförordnad Avdelningschef
Avdelningen för Smittskydd och Beredskap
Inledning
Att stärka patientperspektivet i frågor som berör antibiotika och behandling av infektioner är en viktig del av det förebyggande arbetet mot antibiotikaresistens samt en betydelsefull del i en personcentrerad vård. Detta kunskapsstöd presenterar de inledande stegen i ett arbete där olika aktörer tillsammans har utforskat vad ett patientperspektiv innebär i relation till antibiotikabehandling och antibiotikaresistens.
Antibiotika är ofta en viktig del av patientresan – både som en botande och ibland livräddande behandling och som en faktor som kan påverka vårdtid och återgång till vardagen. Samtidigt kan det finnas oro för biverkningar och antibiotikaresistens, samt osäkerhet kring behandlingens effektivitet.
Antibiotikaresistens är ett allvarligt hot mot den moderna sjukvården. För att vi ska kunna möta det med effektiva lösningar behöver vi en fördjupad förståelse för vilka behov och utmaningar som patienter och närstående har i samband med åtgärder som förebygger infektion, diagnos och behandling av infektioner. Vi behöver även förstå vilka kunskapsbehov som finns och hur vi kan anpassa kommunikationen för att främja medvetenhet och beteendeförändringar. Om vi utgår från patientperspektivet vid kommunikation och insatser kan det också öka människors medvetenhet och driva beteendeförändringar i samhället, eftersom patienters egna erfarenheter och berättelser gör ämnet mer konkret och möjligt att relatera till.
Vi påbörjade det här arbetet i projektet Antibiotikasmart Sverige – ett samarbetsinitiativ som startade i november 2019. Det finansierades under de första fem åren av Vinnovas program Visionsdriven hälsa. Syftet med Antibiotikasmart Sverige är att samla flera aktörer kring en gemensam vision om ett samhälle där alla bidrar till att antibiotika fortsätter att fungera och rädda liv. Antibiotikasmart Sverige engagerar kommuner och regioner i ett systematiskt förändringsarbete inom antibiotika- och hygienområdet för deras verksamheter, och stärker det goda arbete som redan görs. Från maj 2025 ansvarar Folkhälsomyndigheten för förvaltningen och den fortsatta utvecklingen av Antibiotikasmart Sverige och vi koordinerar arbetet i samverkan med flera aktörer.
Det utforskande arbete som beskrivs i detta kunskapsstöd är i linje med Folkhälsomyndighetens uppdrag och två nationella ramverk:
- att engagera landets invånare i arbetet mot antibiotikaresistens, i enlighet med Sveriges nationella strategi inom området (1)
- att bidra till den pågående omställningen till god och nära vård i Sverige, som syftar till att vården i högre grad ska bedrivas med utgångspunkt från patientens behov och förutsättningar (2).
Två strategiska ramverk för policy sätter vårt arbete i ett internationellt sammanhang:
- FN:s politiska deklaration om antimikrobiell resistens (AMR) från september 2024. I den åtog sig medlemsländerna i FN att i större utsträckning involvera patienter och deras anhöriga för att stärka patientsäkerheten och skapa lokalt anpassade och hållbara lösningar (3).
- Världshälsoorganisationen (WHO) globala strategi för att hjälpa primärvården att bättre möta patienters olika behov beträffande antimikrobiell resistens, som utvecklades under 2024. Målet med den personcentrerade strategin är att flytta fokus från AMR som enbart ett biologiskt fenomen, till en mer personcentrerad berättelse, med uppmärksamhet på människors och patienters behov och utmaningar i samband med förebyggande, diagnos och behandling av infektioner, även kallat the AMR people journey (4).
Syftet med detta kunskapsstöd är att samla insikter om patienters upplevelser av vården med fokus på personer med högriskfaktorer för svåra infektionsförlopp. Arbetet har genomförts med WHO:s guide för Tailoring Health Programs (THP) som stöd. Det här arbetet ska utgöra en grund för att ta fram personcentrerade insatser, i samverkan med andra aktörer såsom patientorganisationer och representanter för vården.
Bakgrund, definitioner och avgränsning
Patientgruppen som berörs i det här kunskapsstödet är personer med riskfaktorer för svåra infektionsförlopp, det vill säga personer som löper förhöjd risk för komplikationer vid infektion (exempelvis behov av sjukhusvård, intensivvård eller död), oavsett om risken beror på underliggande sjukdomar, ålder, livsstil eller andra biologiska eller medicinska faktorer. Genom att redovisa insikter om förutsättningarna för denna patientgrupp vill vi ge underlag för att utforma insatser som stärker just dessa patienters möjligheter att förstå, känna tillit och agera utifrån sina specifika förutsättningar.
Personer som genomgår en cancerbehandling är exempel på patienter i denna grupp. En studie från Cancerfonden i samarbete med Strama (samverkan mot antibiotikaresistens) visade att personer med en ny cancerdiagnos hämtade ut tre gånger så många antibiotikaläkemedel jämfört med befolkningen i stort (5). Dessa patienter har ofta en ökad infektionskänslighet och därmed också ett stort behov av att antibiotikan fungerar. Om infektioner orsakas av antibiotikaresistenta bakterier kan patienter generellt behöva mer omfattande utredningar, längre tids behandling, sjukhusvård och rehabilitering. De kan även få kvarvarande besvär. Dessutom kan patienter som drabbats av en infektion eller ett bärarskap av antibiotikaresistenta bakterier uppleva oro och ibland stigma i relation till detta.
Två grundläggande redskap för att främja den här gruppens möjligheter att förstå, känna tillit och agera i vårdsituationen är tillämpningen av en personcentrerad vård, samt strävan efter en patientsäker vård.
- Personcentrerad vård innebär att beakta varje individs förmåga, vilja, hälsa, välbefinnande samt sociala och kulturella sammanhang i alla skeden av vården. Syftet är att skapa en jämställd relation mellan vårdgivaren och patienten där denna känner sig sedd, hörd och aktiv i sin vård – vilket gynnar både individens välbefinnande och vårdsystemet (6, 7). Patienter som blivit involverade följer behandlingsråd bättre, vilket kan leda till bättre resultat och en mer resurseffektiv vård.
- Patientsäkerheten påverkas direkt av antibiotikaresistens, eftersom resistens kan försämra behandlingsresultatet både vid samhällsförvärvade och vårdrelaterade infektioner. Därmed ökar också risken för vårdskador. Socialstyrelsen betonar att personcentrerad vård är en förutsättning för patientsäker vård (8).
Arbetet som beskrivs i detta kunskapsstöd fokuserar på att skapa förutsättningar för att arbeta med personcentrerad vård kopplat till antibiotika och antibiotikabehandling. Relaterade teman som till exempel patientmedverkan inom vårdhygien förekommer som exempel, men vi går inte in på det djupare här. Vi belyser inte heller de aspekter som rör upplevelser specifikt av infektioner eller bärarskap av resistenta bakterier.
Metod utifrån arbete med beteendeinsikter
Detta kunskapsstöd är framtaget enligt WHO:s process för att skräddarsy hälsorelaterade program (9).
Genom en systematisk arbetsprocess med stöd av THP är det möjligt att identifiera, förstå och analysera en målgrupps förutsättningar att agera i en given situation. Arbetsprocessen bygger på ett teoretiskt ramverk som belyser de faktorer som påverkar beteenden och avgör förutsättningarna för beteendeförändring i en specifik kontext. I det här sammanhanget har vi använt ramverket COM-B som en vägledande struktur för att förstå de förmågor (capability), möjligheter (opportunity) och drivkrafter (motivation) som kan påverka det önskade beteendet (behaviour).
Figur 1. Ramverket COM-B underlättar insikter om de faktorer som påverkar beteende.
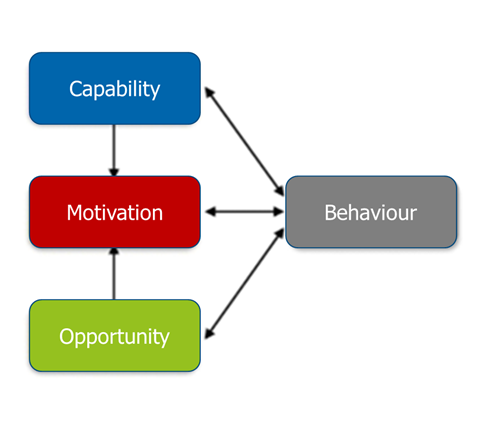
Genomförande
För att få kunskap om patienters hinder och möjligheter att förstå, känna tillit och agera i sin situation som patient genomförde vi inledningsvis fysiska och digitala intervjuer med följande representanter från vården och patientorganisationer:
- företrädare från patientorganisationerna Nätverket mot cancer och Riksförbundet HjärtLung
- två infektionsläkare med erfarenhet inom slutenvården
- två primärvårdsläkare som arbetar med Strama
- en tidigare vårdhygiensköterska med lång erfarenhet inom vårdhygien
- företrädare från Socialstyrelsen som arbetar med personcentrerad vård och patientsäkerhet
- företrädare från Cancerfonden.
Intervjuerna analyserades med stöd av ramverket COM-B för att utveckla en första hypotes över hinder och möjligheter. Utifrån de övergripande teman som framträdde i intervjuerna genomfördes en workshop den 1 april 2025 tillsammans med representanter från patientföreningar, Sveriges Apoteksförening, Strama och andra verksamheter som jobbar med Antibiotikasmart Sverige (sjukhus och vårdcentraler). Workshopen genomfördes utifrån en typisk patientresa.
En patientresa, även kallad användarresa, är en metod för att kartlägga en process och ge nya insikter kring exempelvis ett vårdförlopp där en persons (kund, patient, brukare, användare eller liknande) upplevelser och erfarenheter är i centrum.
Efter workshopen sammanfattade arbetsgruppen insamlad information och underlag från hela arbetsprocessen. En beskrivning sammanställdes av typiska patientresor. Arbetsmaterialet från intervjuerna och workshopen med patientresorna analyserades med hjälp av en induktiv tematisk analys där mönster i form av återkommande teman i deltagarnas beskrivningar identifierades.
En översiktlig litteraturgenomgång kompletterade arbetet (se litteraturlista i bilaga 1) vilket gav en överblick över kunskapsläget. Vi fann att det finns relativt god tillgång till forskning internationellt om hur patienters erfarenheter kan tas tillvara genom ett personcentrerat arbetssätt. Vad gäller patienterfarenheter av antibiotikabehandling inom olika delar av sjukvården var underlaget dock mer begränsat. En mer omfattande litteraturöversikt skulle behövas för att få en heltäckande bild av relevant forskning.
Resultat från intervjuer och workshop
I detta avsnitt presenteras insikter från workshopen om patientresor som genomfördes i april 2025 tillsammans med representanter från patientorganisationer, apotek och vårdgivare. Vi beskriver en generell patientresa som sammanfattar det som är gemensamt och återkommande för patienter med riskfaktorer för svåra infektionsförlopp. Patientresan bygger på det som framkom i intervjuerna och under workshoppen, och är en sammanställning av olika händelseförlopp.
I analysen identifierade vi flera nyckelsteg kopplade till möjliga upplevelser, känslor och tillstånd. Dessa teman utarbetas vidare i tabell 1 och kan utgöra en grund för att ta fram nya insatser.
Patientresan
Första symtom
Patienten upplever symtom som leder till en första kontakt med vården. Detta kan ske exempelvis genom kontakt med 1177, vårdcentral eller akutmottagning.
Teman: Oro, ovisshet och utsatthet.
Diagnos
Vilken vårdnivå som involveras och hur lång tid det tar innan diagnos ställs beror på patientens underliggande sjukdom och på tidigare vårdkontakter. Hur individen upplever situationen påverkas av flera faktorer, som till exempel hälsolitteracitet och tidigare erfarenheter av vården.
Detta steg kan gå väldigt snabbt och ske utan att patienten har möjlighet att söka egen information eller stöd. Det kan också vara en utdragen period, ibland med flera steg och vårdbesök, där flera olika vårdnivåer och mottagningar är involverade. Det här steget kan präglas av osäkerhet och otydlighet för patienten.
Teman: Oro, ovisshet, utsatthet, informationssökande och identitet (hur patienter uppfattar sig själva, hur de upplever att andra ser dem – som tillhörande en patientgrupp exempelvis).
Specialistvård
Vården som patienten får påverkas till stor del av patientens tillstånd och av eventuell samsjuklighet. Det kan finnas ett nationellt vårdprogram eller riktlinjer med tydliga rutiner för särskilda tillstånd. För andra tillstånd kan det finnas mindre tydliga rutiner. Patientens upplevelse påverkas också av om det är en ny eller en återkommande vårdkontakt och miljö. Det kan vara en trygghet att bli omhändertagen inom specialistvården, samtidigt som det öppnar upp för nya upplevelser med nya människor och miljöer. Det förekommer också oro inför kommande påfrestande utredningar eller åtgärder, såsom en operation.
Teman: Trygghet, samhörighet, oro och ovisshet.
Övergång mellan och inom vårdnivåer
Överlämning från specialistvård till primärvård och andra övergångar mellan vårdnivåer beror på patientens tillstånd. Patienten kan i detta steg sakna tydliga rutiner och en fast vårdkontakt. Detta kan även vara fallet inom en och samma vårdnivå. Patienten kan uppleva att hen behöver upprepa sin bakgrund och sin sjukdomshistoria. Hen kan även uppleva en tendens till kortsiktiga lösningar och brist på samverkan och kommunikation mellan vårdnivåer eller delar av vårdkedjan.
Teman: Ansvar, ovisshet, egenmakt och identitet.
Anhöriga
Hur aktiva anhöriga behöver och kan vara i vården beror till stor del på patientens tillstånd, specifika förutsättningar och behov. Exempelvis har barn och unga, äldre och personer med funktionsnedsättning ett större behov av att anhöriga är involverade. Anhöriga kan ha egna hinder och möjligheter och påverkas av egna erfarenheter eller föreställningar av vården. De kan själva söka information och behöva stötta patienten vid olika möten med vården. De kan också ha begränsad tillgång till information om patientens behov, vårdkontakter och vårdförlopp.
Teman: Ovisshet, egenmakt, oro och informationssökande.
Vid infektion
Patienter kan drabbas av infektioner vid olika tidpunkter under patientresan. Detta kan påverka vilka vårdkontakter de har och vilken vård de får först. Infektioner kan också vara olika allvarliga – allt från relativt lindriga till livshotande.
Teman: Oro, ovisshet och risk.
Medicinering
Behandling med läkemedel, däribland antibiotika, kan ske under hela patientresan och förändras under sjukdomsförloppet. Patienten kan vara beroende av andra för stöd i sin medicinering, exempelvis anhöriga och personal inom hemsjukvården. Det är inte alltid tydligt för patienten varför hen får mediciner och hur de verkar, vilket i sin tur påverkar förutsättningarna att förstå när och varför hen får eller inte får antibiotika.
Teman: Oro, ovisshet, risk och egenmakt.
Apotek
Apotek är ofta en återkommande anhalt på patientresan. Kontakten med apotek kan påverkas av vilken fas i sjukdomsförloppet som patienten befinner sig, av eventuell samsjuklighet och av flera andra faktorer. Apotek kan förmedla kunskap till patienten om läkemedlets syfte, och kan även förstärka de budskap som förmedlats i tidigare led i vårdkedjan. Detta försvåras dock om informationsöverföringen mellan vårdnivåer och apotek är bristfällig.
Teman: Egenmakt och informationssökande.
Hemtjänst eller hemsjukvård
Hemtjänst och hemsjukvård kan vara en återkommande eller kontinuerlig del av patientresan, eller kan behövas tillfälligt vid enstaka tillfällen.
Teman: Ovisshet, egenmakt och informationssökande.
Komplikation eller återfall
Vid ett återfall eller en komplikation som följd av sin sjukdom kan patienten antingen återgå till den primärvård eller specialistvård som hen känner igen, eller till en ny form av specialistvård eller vårdkedja. För patienten kan det upplevas som ett bakslag eller en omstart.
Teman: Identitet, oro, ovisshet och egenmakt.
Friskförklaring
Att som patient bli frisk är ofta en gradvis och ibland oklar process, snarare än en tydlig tidpunkt. Det kan handla om en kronisk sjukdom som inte helt försvinner, en sjukdom som lindras eller går i remission. Även om en patient är friskförklarad med minimal risk för återfall kan risker kvarstå, som en effekt av sjukdomen eller behandlingen.
Teman: Identitet, oro och ovisshet.
Sammanfattning av teman från patientresan
Ovanstående teman av upplevelser, känslor och tillstånd sammanfattas här i en tabell med exempel och kommentarer för att förenkla i framtida arbete.
Vi har genomgående försökt inkludera flera perspektiv i alla steg (till exempel vårdgivare och patientföreträdare).
| Tema | Undertema | Exempel | Kommentar |
|---|---|---|---|
| Oro | Tillstånd | Kommer jag kunna bli frisk? Kommer jag överleva detta? | Oro för infektionsrisk, medicinering och antibiotikaresistens |
| Oro | Påverkan på livet. | Hur kommer detta påverka mig? Kommer jag kunna leva som vanligt? Vad innebär det för mina anhöriga? | Överflöd av saker att oroa sig för beroende på tillstånd. |
| Utsatthet | Vara beroende av andra och av kunskap om situationen. | Mitt liv och hälsa läggs i någon annans händer. Nivå av hälsolitteracitet – att kunna förstå och tolka situationen | Underliggande socioekonomiska faktorer kan vara av betydelse och även påverka vården. Ojämlikheter påverkar upplevelser och erfarenheter. |
| Ovisshet | Vem kan hjälpa mig? Risk för konsekvenser, infektioner och komplikationer. | Mitt liv och hälsa läggs i någon annans händer. Nivå av hälsolitteracitet – att kunna förstå och tolka situationen. Tillgång till anhöriga som kan bidra praktiskt eller för att förstå situationen. | Underliggande socioekonomiska faktorer kan vara av betydelse och även påverka vården. Ojämlikheter påverkar upplevelser och erfarenheter. |
| Identitet | Samhörighet, Brist på igenkänning. | Samhörighet: grupptillhörighet, att identifiera sig med en patientroll. Känsla av sammanhang. Alternativt brist på igenkänning: bortstötande, frustration över att grupperas som patient | Kan vara ett spektrum, relevant för flera olika delar av patientresan. |
| Egenmakt | Eget ansvar | Hur mycket ska jag själv behöva klara av att göra? En känsla av att man ”behöver vara frisk för att få vara sjuk”. | Kan vara tydligt eller inte. Finns försvårande faktorer såsom svårigheter att ta till sig skriftlig och/eller muntlig information |
| Egenmakt | Ansvar inom vården | Otydlighet och okunnighet, leder till att man söker sig till specialistvård när man upplever brister i överlämning till primärvård | Kan vara positivt att känna ägarskap över sitt tillstånd, kan upplevas som positivt att man själv tar kontrollen |
| Egenmakt | Ansvar av anhöriga | Hur mycket ska jag som anhörig behöva göra och kunna? | – |
Aktörers hinder och möjligheter att stödja och stärka patienten
Olika aktörer runt en patient har olika förutsättningar att stödja och stärka patientens roll i vårdsituationen. En rad främjande och hindrande faktorer kom upp i workshopen om den generaliserade patientresan, och även under intervjuer och i litteraturgenomgången. Dessa faktorer sammanfattas i tabell 2. I tabellen kopplas möjligheterna och hindren även till de kategorier av beteenderelaterade faktorer som beskrivs i COM-B-modellen. Analysen kan ge en vägledning om vilken typ av hinder som kan behövas mötas för att göra nytta med en specifik insats, och vilka främjande faktorer som skulle kunna stärkas för att nå avsedd effekt.
I ett möjligt nästa steg för att utforma en insats är det bra att samla de aktörer som behöver vara inblandade, reflektera runt insikterna och vidareutveckla och justera dem i samarbete med berörda aktörer och patienter.
| Aktörer | Möjligheter | Hinder |
|---|---|---|
| Vårdpersonal inom specialistvård | Gedigen kunskap om sjukdom och om patienten. (Capability) |
Resursbrist, svårigheter och brister vid överlämning av patienter till primärvård. (Opportunity) |
| Vårdpersonal inom primärvård (exklusive apotekare) | Kan stötta patienten utifrån hens behov, både i fråga om underliggande sjukdom och nytillkomna tillstånd. (Capability, Opportunity, Motivation) |
Svårigheter och brister vid överlämning av patient till primärvård, samsjuklighet kan försvåra vården och en god hantering av patienten. (Capability, Motivation) Resursbrist. (Opportunity) |
| Omsorgspersonal, exempelvis inom hemtjänst eller vid SÄBO | Kan vara en länk mellan patient/brukare och andra instanser, underlätta kontakt. (Capability, Opportunity) | Bristande mandat och tid, varierad kunskap och utbildningsnivå. (Capability, Opportunity) |
| Apotekare vid apotek | Når ofta patienter och anhöriga vid ett tillfälle där frågor kan uppstå. (Opportunity). Har viktig kompetens. (Capability) | Saknar tydligt uppdrag och mandat, kan ha tidsbrist och saknar information om individen. (Capability, Opportunity) |
| Patientorganisationer | Skapar igenkänning och samhörighet. (Capability, Motivation) Kan arrangera eller vidareförmedla utbildning och kunskap. (Capability) | Saknar ibland resurser och partner för att möta behoven de ser. (Opportunity) |
| Relevanta myndigheter, nationella aktörer | Samverkan kan möjliggöra synergier mellan uppdrag. (Capability, Opportunity, Motivation) | Överlappande eller otydliga uppdrag inom området kan skapa oklara avgränsningar och brist på mandat. (Opportunity, Motivation) |
| Anhöriga | Kan stötta patienten utifrån hens behov och kännedom om patienten som individ. (Capability, Opportunity, Motivation) | Alla har inte anhöriga. Anhöriga ska inte heller ansvara för vården av sina närstående. Anhöriga har varierad kunskap, förmåga och möjlighet att delta i vården. (Capability, Opportunity) |
| Patienten själv | Kan delta i sin vård genom att ställa frågor, vara aktiv, rapportera symtom tidigt och bidra med patienterfarenheter. (Capability, Opportunity, Motivation) | Varierade kunskaper om sjukdom, risker och vårdsystemet. Socioekonomiska faktorer och tillstånd påverkar förmågan. (Capability, Opportunity) |
Hinder och möjligheter har kategoriserats utifrån de olika faktorerna i ramverket COM-B. Relaterade faktorer nämns inom parentes.
Diskussion
Antibiotikabehandling kan ha en betydande inverkan på patientresan, både positivt och negativt, sett ur patientens perspektiv. Antibiotika kan vara botande, ibland livräddande, och kan innebära en kortare, mindre påfrestande vårdtid och en snabbare återgång till vardagen. Samtidigt finns det ibland oro kopplat till biverkningar, antibiotikaresistens och osäkerhet kring behandlingens effektivitet. Patienter kan uppleva svårigheter att förstå och följa behandlingen på rätt sätt. I intervjuerna och workshopen som genomfördes för detta arbete framträdde stressframkallande faktorer som patienter upplever under sin patientresa. Dessa faktorer handlar om ovisshet i situationen, osäkerhet kring vem som bär ansvar och en känsla av utsatthet.
Öka kunskap om antibiotika för att skapa delaktighet hos patienter
I intervjuerna med patientföreträdare lyftes det faktum att många patienter känner att de saknar tillräcklig kunskap om antibiotika och antibiotikaresistens för att kunna ställa frågor. Det finns begränsad forskning om patienters erfarenheter, kunskap och oro för antibiotikaresistens som specifikt skiljer på patienter med riskfaktorer för svåra infektionsförlopp och allmänheten i stort. Fler studier skulle vara av värde för att undersöka detta vidare i svensk kontext.
Ett exempel på en av de studier som finns genomfördes på Irland med 200 sjukhuspatienter och handlade om deras vilja och benägenhet att ställa frågor till personalen om den antibiotikabehandling som de förskrivits. Studien visade att patienterna var mer benägna att ställa frågor och därmed vara delaktiga i sin egen vård, om de aktivt bjuds in till detta av vårdgivaren. Det kunde påvisas genom att de patienter som fick ta del av följande kampanjbudskap: It’s ok to ask about antibiotics, i högre utsträckning också ställde frågor om sin behandling (10).
En annan studie från Storbritannien som genomfördes med hjälp av kvalitativa intervjuer med patienter inom slutenvården på ett sjukhus, visade att patienterna upplevde att de informerades om sin infektion och antibiotikabehandling på ett sätt som präglades av enkelriktad kommunikation. Detta skapade känslor av maktlöshet, frustration och oro, vilket i sin tur kunde leda till att patienter sökte svar andra ställen – ibland från opålitliga källor. (11)
Inte prioritet att prata om antibiotika
Ytterligare en komplicerande faktor som deltagarna i workshopen lyfte är att patienter med komplicerade hälsotillstånd ofta har mycket annat att fokusera på och att antibiotikan därför inte är ”huvudnumret”. Den här patientgruppen kan befinna sig i livskris eller uppleva att deras liv har förändrats på ett oväntat sätt. Vårdgivare har många komponenter att fokusera på för att stötta patienten och arbetar ofta under tidsbrist. Det kan försvåra möjligheterna för vårdgivare att prata med patienter om antibiotika.
Ägarskap och kunskap
Ett tema som framträdde i intervjuerna var det stora värdet av att känna ägarskap över och förståelse för sitt tillstånd. Det vill säga att situationen som patienten befinner sig i är begriplig och att hen upplever att hen har möjlighet att agera för att påverka sin situation. Detta sammanfattas ofta i förkortningen KASAM, en känsla av sammanhang, och är ett begrepp som är väl använt inom hälso- och sjukvården (12).
Stärka dialogen
För att patientens känsla av sammanhang ska kunna utvecklas i relation till antibiotika och antibiotikaresistens kan vårdgivare behöva stärka dialogen så att patienten förstår och känner ägarskap i sin situation. Vårdgivarna som intervjuades för detta kunskapsstöd efterlyste stödjande verktyg för kommunikation, som skulle kunna utgöra ett stöd när det gäller att förklara och motivera beslut kring medicinering och eventuella biverkningar.
Slutsats
Bristfällig kommunikation, eller upplevda oklara ansvarsfördelningar mellan vårdnivåer kan skapa oro och osäkerhet kring antibiotikabehandling och antibiotikaresistens för patienter med höga riskfaktorer för svåra infektionsförlopp. En kontinuerlig dialog mellan vårdgivare och patient är avgörande för att stärka förtroende och förbättra vårdupplevelsen. I intervjuerna med patientföreträdare lyftes också den viktiga roll som patienter kan ha i arbetet mot den utmaning som antibiotikaresistens utgör i hela vårt samhälle, bland annat som ambassadörer som kan ge en röst åt dem som påverkas. Vad denna roll kan innebära mer konkret är något som behöver undersökas och utvecklas.
Referenser
- Regeringskansliet. Sveriges strategi mot antimikrobiell resistens 2026–2035 [Internet]. Stockholm; 2025. Hämtad från: https://www.regeringen.se/globalassets/regeringen/bilder/socialdepartementet/folkhalsa-och-sjukvard/amr/sveriges-strategi-mot-antimikrobiell-resistens-20262035.pdf
- Socialstyrelsen. God och nära vård [Internet]. Stockholm; 2025. Hämtad från: https://www.socialstyrelsen.se/kunskapsstod-och-regler/omraden/god-och-nara-vard/
- United Nations High-level Declaration on AMR [Internet]. New York; 2024. Hämtad från: https://www.un.org/pga/wp-content/uploads/sites/108/2024/09/FINAL-Text-AMR-to-PGA.pdf
- World Health Organization. People-centred approach to addressing antimicrobial resistance in human health: WHO core package of interventions to support national action plans [Internet]. Geneva; 2023. Hämtad från: https://www.who.int/publications/i/item/9789240082496
- Läkemedelsvärlden. Cancerbehandlingar [Internet]. Stockholm; 2025. Hämtad från: https://www.lakemedelsvarlden.se/cancerbehandlingar/
- Sveriges Kommuner och Regioner. Det här är Nära Vård [Internet]. Stockholm; 2025. Hämtad från: https://skr.se/naravard/dethararnaravard.8396.html
- Socialstyrelsen. Att mötas i hälso- och sjukvård – ett utbildningsmaterial för reflektion om bemötande och jämlik vård [Internet]. Stockholm 2015, Hämtad från: https://www.socialstyrelsen.se/publikationer/att-motas-i-halso-och-sjukvard--ett-utbildningsmaterial-for-reflektion-om-bemotande-och-jamlika-villkor-2015-1-5/
- Socialstyrelsen. (2025). Grundläggande förutsättningar för en säker vård: Patientens och de närståendes delaktighet. Patientsäkerhet. Tillgänglig: https://patientsakerhet.socialstyrelsen.se/ledning-och-styrning/nationell-handlingsplan/grundlaggande-forutsattningar/ (Hämtad 2026-01-20).
- WHO Regional Office for Europe. A guide to tailoring health programmes: using behavioural and cultural insights to tailor health policies, services and communications to the needs and circumstances of people and communities [Internet]. Copenhagen; 2023. Hämtad från: https://www.who.int/europe/publications/i/item/9789289058919
- Hughes G, O'Toole E, Talento AF, O'Leary A, Bergin C. Evaluating patient attitudes to increased patient engagement with antimicrobial stewardship: a quantitative survey. JAC Antimicrobial Resistance, 2020. 31;2(3). doi: 10.1093/jacamr/dlaa046. PMC8210210.
- Rawson TM, Moore LSP, Hernandes B, et al. Patient engagement with infections management in secondary care; a qualitative investigation of current experiences, BMJ Open 2016; 6:e 011040. doi:10.1136/bmjopen-2016
- Socialstyrelsen. Kunskapsstöd och regler, Kasam [Internet]. Stockholm; 2022. Hämtad från: https://www.socialstyrelsen.se/kunskapsstod-och-regler/omraden/evidensbaserad-praktik/metodguiden/kasam/
Bilaga. Litteraturlista
Centers for Disease Control and Prevention (CDC). Impacts of Antimicrobial Resistance on Cancer Care [Internet]. Atlanta: CDC; Hämtad från: https://www.cdc.gov/drugresistance/cancer.
Heid C, Knobloch MJ, Schulz LT, Safdar N. Use of the Health Belief Model to Study Patient Perceptions of Antimicrobial Stewardship in the Acute Care Setting. Infection Control & Hospital Epidemiology. 2016;37(5):576–582. doi:10.1017/ice.2015.342.
Hughes G, O’Toole E, Talento AF, O’Leary A, Bergin C. Evaluating patient attitudes to increased patient engagement with antimicrobial stewardship: a quantitative survey. JAC Antimicrobial Resistance. 2020;2(3). doi:10.1093/jacamr/dlaa046.
Karp J, Jacobsson G, Sundberg F. Patients, antibiotics and Clostridioides difficile: when your best friend becomes your worst enemy. JAC Antimicrobial Resistance. 2025. doi:10.1093/jacamr/dlaf163.
Läkemedelsvärlden. Cancerbehandlingar [Internet]. Stockholm; 2025. Hämtad från: https://www.lakemedelsvarlden.se/cancerbehandlingar/.
Riksförbundet HjärtLung. Medlemmarna om vården: En attitydmätning. April 2018. Hämtad från: https://www.hjart-lung.se/vart-arbete/vi-vill/vara-undersokningar/medlemmarna-om-varden/.
Rawson TM, Moore LSP, Hernandez B, et al. Patient engagement with infection management in secondary care: a qualitative investigation of current experiences. BMJ Open. 2016 doi:10.1136/bmjopen-2016-011040.
Shamas N, et al. Antimicrobial resistance survivors: calling the world to action. The Lancet. 2024;403 (10442):2355–235.
Schildmeijer K, Skagerström J, Ericsson C, Nilsen P. Så ville patienter förbättra vårdmötet för att få säkrare vård. Lakartidningen. 2018 Feb 23;115:EXIL.PMID: 29485674.
Wang SY, Cantarelli P, Groene O, Stargardt T, Belle N. Patient expectations do matter - Experimental evidence on antibiotic prescribing decisions among hospital-based physicians. Hamburg: OptiMedis AG; 2016.
